

慢性腎臓病(CKD)について
慢性腎臓病(CKD)について
慢性腎臓病(CKD)について
血圧は心臓の収縮、拡張によって上がったり、下がったりします。
心臓の収縮によって最も高くなったときの血圧を収縮期血圧、心臓の拡張によって最も低くなったときの血圧を拡張期血圧と呼びます。
高い方の血圧値(収縮期血圧)が140mmHg以上、または低い方の血圧値(拡張期血圧)が90mmHg以上(家庭血圧では135/85mmHg以上)を高血圧と呼びます。どちらか一つでもこの数値をこえていれば高血圧と診断されます。
高血圧には、特別な目立った症状はありません。しかし、血圧の高い状態が続くと、血管や心臓に大きなダメージを与えてしまいます。(高血圧が持続すると、血管に常に高い圧力がかかり、血管の内側に傷がつきます。すると、そこに血液中の諸成分や脂質が染み込み、動脈硬化が起こりやすくなります。)その結果、脳卒中(脳出血、脳梗塞)、心臓病(狭心症、心筋梗塞)、腎臓病などの誘因となります。血圧値が高いほど正常血圧者に比し、これらの疾患にかかりやすくなります。血管が破れたり、詰まったりしやすくなり、命に関わる重大な合併症の危険性が高まるのです。心臓、脳や腎臓は一度壊れてしまったら元に戻すことはできません。だからこそ、きちんと高血圧を治療しなければなりません。血圧をきちんとコントロールすれば、これらの合併症を抑えられることが、世界中の数多くの臨床試験で確かめられています。すなわち、高血圧治療の目的とは、心血管病の発症、それによる死亡および生活の質の低下の阻止に尽きます。
高血圧と腎臓病の危険な関係
今回は特に高血圧を放置した際に発症する慢性腎臓病(CKD)について述べてみたいと思います。高血圧はCKDの大きな危険因子です。
腎機能が低下すれば体内の塩分バランスが崩れて血圧が上がり、血圧が上がれば腎臓が障害されてさらに腎機能が低下する、というように、高血圧とCKDは互いに悪影響を及ぼし合います。
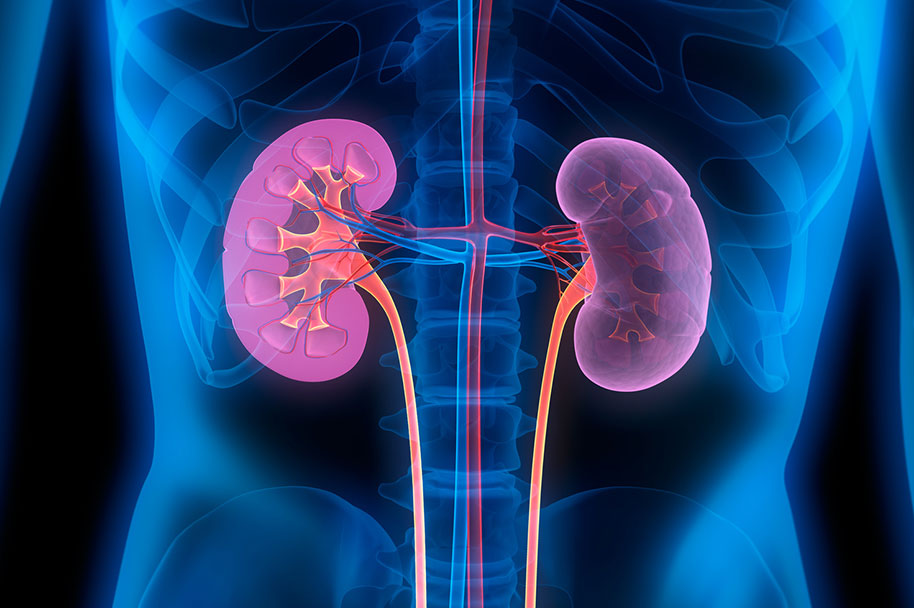
まず初めに、腎臓の働きですが、主に4つあります。
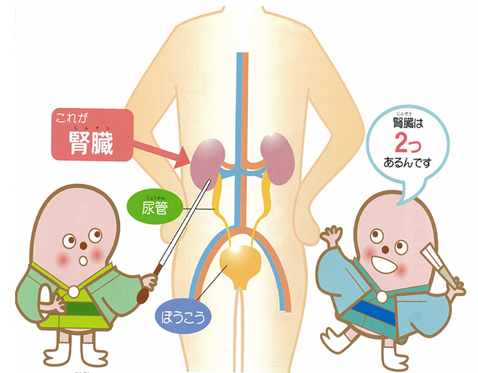
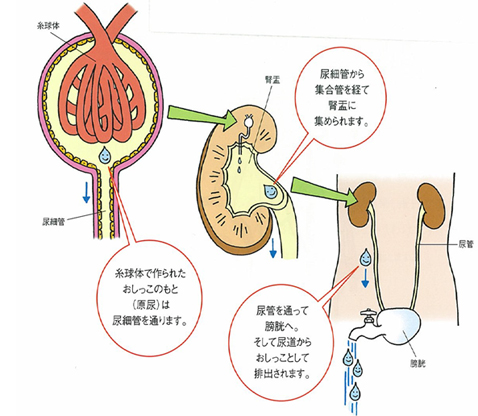
CKDとは
CKDとは、下記のいずれか、または両方が3ヶ月以上続いている状態をいいます。
CKDはそのまま放置するとさらに進行し、体内の水分量を調節したり、老廃物をろ過する腎臓本来の働きがますます悪化していきます。
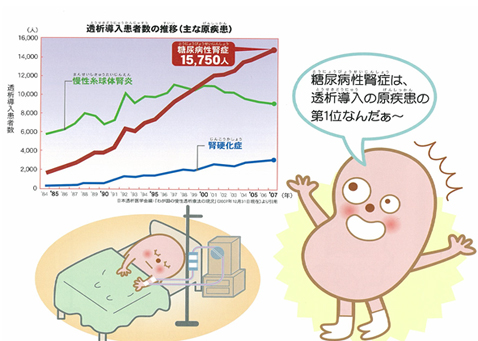
現在我が国では、人工透析を受けている患者さんは26万人以上おり、さらに毎年1万人ずつ増加しています。CKDに対する取り組みが全世界的にも進んでいます。これはCKDが心筋梗塞や脳卒中などの心血管疾患の危険因子になることが明らかになってきたからです。CKDとは、上記の如く腎機能の低下や腎障害の所見が慢性的に持続する状態で、治療せずに放置しておくと、やがて末期腎不全となり、人工透析を受けなければ生きられなくなってしまいます。
高血圧は心血管病それ自体にとっても大きな危険因子です。血圧を下げることは、CKDの進行を抑える点からも、さらに直接的に心血管病の発症を防ぐことができる点からも非常に重要です。
CKDの検査
糸球体のろ過機能が保たれているかどうかを評価します。推算糸球体ろ過量(eGFR)は血清クレアチニンの値によってわかる数値で健康な人なら100くらいです。
尿検査で尿蛋白の有無をみます。また、血尿を伴う場合も要注意です。
特に糖尿病性腎症では、腎機能が維持されていても腎障害は進行し、微量な蛋白尿(アルブミン尿)の検出を早期に発見することの重要性が強調されています。
高齢者ではCKDの合併が多いので必ず検査を受けましょう。高齢者では、加齢に伴う動脈硬化による腎障害が起こるためCKDとなる可能性が高まり、70歳以上では男性の3割、女性ではそれ以上がCKDであるとも言われています。
CKD診療ガイド2012では、原疾患(糖尿病の有無など)、推算糸球体ろ過量(eGFR)、尿蛋白の程度をもとに重症度分類が導入されています。CKD重症度のステージが上昇するほど末期腎不全、心血管死亡発症、総死亡のリスクが上昇します。
CKDで生活習慣上気をつけること
食事療法 減塩が最も重要です。塩分をできるだけ控えめにしましょう。食塩摂取は1日6グラム未満が目安です。
肥満の是正に努めましょう。 体重をBMI(体重(kg)÷身長(m)2 )25未満までとしてください。肥満・メタボリックシンドロームはCKDを引き起こす危険因子と言われています。
禁煙 CKDの進行抑制と心血管病の発症予防に必須です。
水分 自然に任せて摂ってかまいません。過剰摂取や極端な制限は有害です。
蛋白質摂取の制限 進行したCKDでは有益です。
飲酒 直接アルコールがCKDを悪化させることはありませんが、適正飲酒量はエタノール量として男性20~30ml/日(日本酒1合)以下、女性10~20ml/日以下です
糖尿病性腎症を見逃さない
現在、透析導入の原因となる疾患の第一位が糖尿病性腎症であることが大きな問題となっています。血糖管理をしっかり行うことで、糖尿病性腎症の発症や進行を抑えることができます。糖尿病の患者さんは、医師からの指導に従い、食事・運動療法、薬物療法によって、血糖コントロールに取り組みましょう。そして、減塩や血圧管理を行うことが大切です。
「心房粗動」は心房内を電気が施回する頻脈性の不整脈です。カテーテルアブレーションという心筋の一部を焼き切る手術によって、90%以上が根治するといわれています。
高血圧治療
目標は130/80mmHg未満です。尿蛋白が1グラム/日以上の場合には、さらに低い125/75mmHg未満を目指します。急激に下げると腎機能を低下させる恐れがありますので、経過をみながら2~3か月かけて徐々に下げるようにします。
高血圧をコントロールする上では野菜・果物の積極的摂取が大切ですが、重篤な腎障害がある場合には、血清カリウム値が上昇し、不整脈を来しうるため、この点については医師の指示が必要です。
生活習慣を改善しても降圧目標に達しない場合は、合わせて薬物療法が介入されます。
第一選択薬 CKDを伴う高血圧では、腎臓を保護する作用のある薬が使われます。前述のアンジオテンシンⅡというホルモンの作用をブロックすることが重要です。アンジオテンシン変換酵素阻害薬やアンジオテンシンⅡ受容体拮抗薬がこの目的で使用されます。
第二選択薬 第一選択薬だけでは目標を達成できない場合は、利尿薬(腎臓においてナトリウムの再吸収をブロックし、利尿をつけます)やカルシウム拮抗薬(血管の筋肉を弛緩させ、血圧を低下させます)などを併用します。
CKDの早期発見
CKDでは初めは自覚症状もありません。しかし、高血圧・糖尿病・肥満・脂質異常症・喫煙の方は、すぐに上述の糸球体ろ過量とあわせて、尿検査で尿中の蛋白が検出されていないかを見ることでCKDを発見することが重要です。蛋白尿はCKDを最初に知らせるサイン。蛋白尿が3か月以上続く場合には、CKDと診断されます。
CKDは治療可能な病気であるということです。日常生活における自己管理を続けることでCKDの進行は抑えられ、治療ができるのです。
あなたの腎臓は大丈夫?
半分以上あてはまったら、かかりけ医に相談しましょう

検診で尿検査を受けていない
貧血である
膠原病の疑いがある
尿路結石や尿路感染にかかったことがある
家族に腎臓病の人がいる
低体重で産まれた
肥満である(体格指数BMIが25以上)
血圧が高い
血糖値が高い
心血管病がある
喫煙の習慣がある
たくさんお酒を飲む
塩辛いものが好き
魚より肉が好きでたくさん食べる
生活が不規則
ストレスが多い
定期的に運動する習慣がない